Σακχαρώδης Διαβήτης
Η πιο Σύγχρονη Θεραπευτική Προσέγγιση για το Σακχαρώδη Διαβήτη
Η Ιατρική Ακριβείας αποτελεί την πιο Σύγχρονη Ιατρική Προσέγγιση, ο στόχος της οποίας έγκειται στη λεπτομερή ανίχνευση των πραγματικών αιτιών Παθολογικών Καταστάσεων και Νοσημάτων. Για να τα επιτύχει αυτά, βασίζεται σε τρεις άξονες.
Διενέργεια Εξετάσεων Υψηλής Ακριβείας, που ανιχνεύουν, σε κυτταρικό και σε γονιδιακό επίπεδο, αφενός την προδιάθεση των ατόμων να εμφανίσουν Σακχαρώδη Διαβήτη και αφετέρου τους μηχανισμούς έκφρασης της Νόσου, όταν αυτή έχει ήδη εκφραστεί.
Εκπόνηση Εξατομικευμένων Θεραπευτικών Πρωτοκόλλων, τα οποία διαμορφώνονται με γνώμονα τα ακριβή διαγνωστικά ευρήματα, αυστηρά στοχευμένα, ανάλογα με τις ιδιαίτερες ανάγκες του κάθε οργανισμού ξεχωριστά.
Διεπιστημονική Ομάδα, η οποία παρέχει ακριβείς κατευθυντήριες οδηγίες προς τους ασθενείς. Η Διεπιστημονική αυτή Ομάδα απαρτίζεται από Ιατρούς, Βιοχημικούς, Βιολόγους, Γενετιστές, Μοριακούς Διατροφολόγους και Φαρμακοποιούς.
Έτσι, μεγιστοποιείται το θεραπευτικό όφελος των ασθενών και ταυτοχρόνως περιορίζονται στο ελάχιστο οι περιττές ταλαιπωρίες και δαπάνες.
Ακριβείς Εξετάσεις
Εξετάσεις Μοριακού και Γονιδιακού επιπέδου διερευνούν, σε κυτταρικό και σε γονιδιακό επίπεδο, τα αίτια εκτροπής της όποιας βιοχημικής ισορροπίας.
Οι Εξειδικευμένες αυτές εξετάσεις λειτουργούν ως εφαλτήριο για την ακριβή πλέον πρόγνωση και διάγνωση Χρόνιων Νοσημάτων, συμπεριλαμβανομένου και του Σακχαρώδους Διαβήτη. Μέσω αυτών, ανιχνεύεται με ακρίβεια το μεταβολικό προφίλ του υπό εξέταση οργανισμού και αναλύονται πολυμορφισμοί (SNPs) και γονιδιακές παραλλαγές στα γονίδια που έχει αποδειχθεί επιστημονικά ότι σχετίζονται με το Σακχαρώδη Διαβήτη.
Αυτή η ακριβής διαγνωστική προσέγγιση συνεπικουρεί στην αποκρυπτογράφηση της προδιάθεσης των ατόμων να παρουσιάσουν Σακχαρώδη Διαβήτη και στην αποκωδικοποίηση των πραγματικών αιτιών της Ασθένειας στους ήδη πάσχοντες.
Αυστηρά Εξατομικευμένα Θεραπευτικά Πρωτόκολλα
Λαμβάνοντας υπόψιν τις ακριβείς αναλύσεις, το πλήρες επιγενετικό ιστορικό, την ύπαρξη υποκείμενων νοσημάτων, το φύλο, την ηλικία του ασθενούς και πολλούς άλλους παράγοντες, μπορεί πλέον, με τη βοήθεια αλγορίθμων, να εκπονηθεί, για τον κάθε ασθενή ξεχωριστά, ένα εξατομικευμένο θεραπευτικό σχήμα ως προς τη σύσταση των αγωγών.
Η ποιότητα ζωής των πασχόντων που υπόκεινται σε αυτού του είδους τις θεραπευτικές αγωγές βελτιώνεται, ο οργανισμός τους επαναρρυθμίζεται, ενισχύονται τα ψυχικά και σωματικά τους αποθέματα και ελαχιστοποιούνται οι όποιες πιθανότητες υποτροπής της νόσου.
Διεπιστημονική Ομάδα
Στην εποχή της Ιατρικής Ακριβείας, η έννοια του μεμονωμένου Ιατρού έχει αντικατασταθεί από τη Διεπιστημονική Ομάδα, η οποία συγκροτείται από Ειδικότητες πολλών διαφορετικών Επιστημονικών πεδίων, όπως Ιατρούς, Γενετιστές, Βιοχημικούς, Βιολόγους, Μοριακούς Διατροφολόγους και Φαρμακοποιούς,
Μόνο έτσι μπορεί να γίνεται παρακολούθηση τόσο των επιστημονικών εξελίξεων όσο και του τεράστιου όγκου βιβλιογραφίας και να κατευθύνονται οι ασθενείς σε εξατομικευμένα θεραπευτικά πρωτόκολλα και ακριβή παρακολούθηση.
- Διάγνωση Πραγματικών Αιτιών με ακριβή διαγνωστικά ευρήματα
- Εντοπισμός Προδιάθεσης & Μηχανισμών Εμφάνισης Σακχαρώδους Διαβήτη
- Αυστηρά Εξατομικευμένες Θεραπευτικές αγωγές
- Άρση των υποκείμενων παθήσεων
Οι θεραπείες καθορίζονται με αλγόριθμους σε σχέση με τα εργαστηριακά ευρήματα, το ενδελεχές επιγενετικό ιστορικό, τις βλάβες και την ύπαρξη επιπλέον χρόνιων ή άλλων νοσημάτων και είναι αυστηρά εξατομικευμένες. Οι ασθενείς δεν αλλάζουν την καθημερινότητα τους. Αντίθετα, σταδιακά τη βλέπουν να βελτιώνεται, παράλληλα και με τη συνολική φυσική κατάσταση της υγείας τους.
Η μέση διάρκεια της θεραπείας του Σακχαρώδους Διαβήτη, ανάλογα με την κλινική κατάσταση του ασθενούς, μπορεί να διαρκέσει από έξι έως και εικοσιτέσσερις μήνες. Τα ποσοστά βελτίωσης των ασθενών είναι υψηλά.
Οι συγκεκριμένες θεραπείες, σε κλινική πράξη, χρησιμοποιούνται από το 1997 με χώρα αφετηρίας τις Ηνωμένες Πολιτείες της Αμερικής και δεν έρχονται σε αντίθεση με καμία παράλληλη φαρμακευτική ή ομοιοπαθητική αγωγή.
Η κατάλληλη θεραπευτική αγωγή είναι αυτή από την οποία τελικά προκύπτει το μεγαλύτερο όφελος, σύμφωνα με τα κλινικά αποτελέσματα και τους ανάλογους δείκτες εξετάσεων.
Τα αποτελέσματα τέτοιων θεραπειών είναι εξαιρετικά, με σταδιακή αποκατάσταση της εκάστοτε Νοσηρότητας.
Σακχαρώδης Διαβήτης – Η μέχρι σήμερα Θεραπευτική Αντιμετώπιση
Η μέχρι σήμερα Θεραπευτική Αντιμετώπιση περιλαμβάνει διαιτητικές παρεμβάσεις και προτροπή για την αύξηση της φυσικής δραστηριότητας. Οι ασθενείς υποβάλλονται σε εξαντλητικές και στερητικές δίαιτες, ενώ ταυτόχρονα η απαίτηση για αφοσίωση και συγκέντρωση στο πρόγραμμα τους είναι μεγάλη. Τα αποτελέσματα πενιχρά. Η ταλαιπωρία των ασθενών τεράστια.
Φαρμακευτικές αγωγές, οι οποίες από δυο κατηγορίες που υπήρχαν στο παρελθόν πλέον έχουν γίνει έξι, μπορεί μεν να καταφέρνουν να ρυθμίζουν τα επίπεδα της γλυκόζης (του σακχάρου) στο αίμα, αλλά χορηγούνται δια βίου και δεν προστατεύουν από όλες τις υπόλοιπες ασθένειες, που αναπτύσσονται με τα χρόνια. Σε αυτές μπορεί να περιλαμβάνονται οι καρδιοπάθειες, η υπέρταση κλπ.
Χορήγηση ενέσιμης ινσουλίνης, η οποία και αυτή γίνεται δια βίου, χρησιμοποιείται για την αποκατάσταση της ορμονικής ισορροπίας. Στον ασθενή πρέπει καθημερινά να χορηγείται η ημερήσια δόση του, για να μπορεί να λειτουργεί.
Χειρουργεία, τα οποία αφορούν την παχυσαρκία και πιθανόν καθυστερούν τη λήψη φάρμακων και τα χρόνια, μειώνοντας παράλληλα και τις ποσότητες της ινσουλίνης. Οι επιπλοκές όμως εξαιτίας αυτών είναι σοβαρές και η ταλαιπωρία των ασθενών μεγάλη.
Σακχαρώδης Διαβήτης
Ο Διαβήτης είναι ένα Μεταβολικό και Χρόνιο Νόσημα που ταλαιπωρεί εκατομμύρια ανθρώπους και υποβαθμίζει την ποιότητα ζωής τους.
Η θεραπεία του Διαβήτη είναι εφικτή. Εξαρτάται από πολλούς παράγοντες, όπως είναι το μέγεθος της βιοχημικής εκτροπής, οι προτιμήσεις του πάσχοντα, η εξειδίκευση της Ιατρικής ομάδας, καθώς και το μακροπεριβάλλον.
Ο Σακχαρώδης Διαβήτης είναι μία από τις πιο συχνές νόσους παγκοσμίως, με ραγδαίο ρυθμό ανάπτυξης.
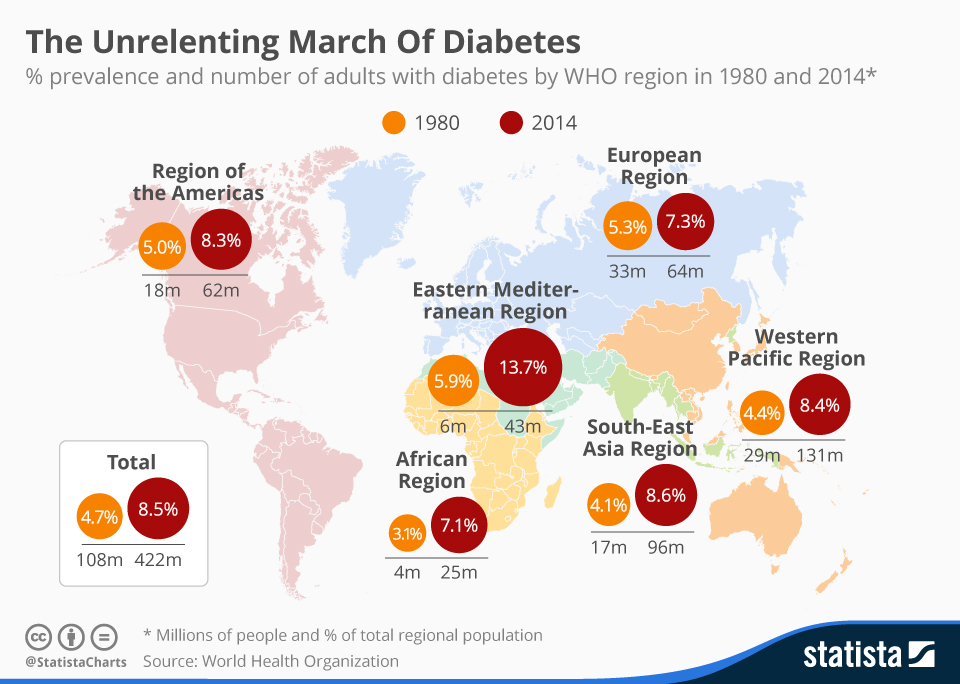
Σύμφωνα με τον Παγκόσμιο Οργανισμό Υγείας WHO – World Health Organization, πάνω από 422.000.000 άνθρωποι νοσούσαν μέχρι το 2014. Φτάνουμε σχεδόν το μισό δισεκατομμύριο το 2016.
Υπολογίζεται ότι, έως το 2030, θα έχει διπλασιαστεί ο πληθυσμός που θα πάσχει από Σακχαρώδη Διαβήτη, δηλαδή θα ανέρχεται περίπου στο ένα δισεκατομμύριο.
Ο Σακχαρώδης Διαβήτης θα αποτελεί την 7η αιτία Θανάτου Παγκοσμίως, αφού ήδη οδηγεί σε καρδιαγγειακά Νοσήματα, με τραγικές καταλήξεις τη Χρόνια Νεφρική Ανεπάρκεια, τους Ακρωτηριασμούς και την Τύφλωση.
Στην Ελλάδα σήμερα, με βάση τα επίσημα δεδομένα μόνο, στις 31-5-2016, τα άτομα που πάσχουν από Σακχαρώδη Διαβήτη είναι 1.187.370, ξεπερνώντας το 11% του πληθυσμού.
Τα χρήματα που δαπανούνται ετησίως για το Διαβήτη είναι δυσθεώρητα πραγματικά. Πάνω από 350 δισεκατομμύρια δολάρια στην Αμερική και γύρω στα 160 δισεκατομμύρια δολάρια στην Ευρώπη.
Χρόνια, Αυτοάνοσα & Μεταβολικά Νοσήματα
Ποια είναι τα πραγματικά αίτια; Ενημερωθείτε για το πως μπορείτε να τα αντιμετωπίσετε.
Σακχαρώδης Διαβήτης σε Κυτταρικό Επίπεδο
Μόλις τα τελευταία χρόνια, έχοντας πια κατανοήσει και διαπιστώσει ότι επηρεάζεται η βιοχημική σύσταση σε επίπεδο κυττάρου, επιστήμονες και πρωτοπόρα ερευνητικά κέντρα μπορούν να μιλούν, πλέον, για αποκατάσταση των Μεταβολικών Νοσημάτων.
Το σώμα μας είναι στην πραγματικότητα μια αποικία δισεκατομμυρίων κυττάρων. Αυτά φροντίζουν για τη διατήρηση της Ζωής και της καλής λειτουργίας του οργανισμού, κάτι που επιτυγχάνουν με την ικανότητα επικοινωνίας μεταξύ τους και μέσω της διαδικασίας της Ομοιόστασης. Η Ομοιόσταση ορίζεται ως η διαδικασία της διατήρησης, από τα κύτταρα μας ,μίας σταθερής και αμετάβλητης κατάστασης, παρά τις όποιες εξωτερικές αλλαγές.
Οι συνεχείς αποκλίσεις και αντιθετικές παρεμβάσεις στις κυτταρικές λειτουργίες μας σε βιοχημικό επίπεδο, οι οποίες μπορεί να συσσωρεύονται για χρόνια, υποβόσκουν και κάποια στιγμή εκφράζονται με τη μορφή της Νόσου.
Επεμβαίνοντας, διορθώνοντας και επαναφέροντας τη βιοχημική ισορροπία του κυττάρου, καταφέρνουμε αργά και σταθερά την επιστροφή της Υγείας μας σε πρωτύτερη κατάσταση καλής και εύρυθμης λειτουργίας.
Η κατάσταση της Αντίστασης στην Ινσουλίνη μπορεί να προϋπάρχει, όπως προαναφέρθηκε, πριν την εμφάνιση του Διαβήτη για πολλά χρόνια (όπως σε Παχυσαρκία ή Μεταβολικό Σύνδρομο) και λέγεται Προδιαβήτης(Προσάκχαρο).
Επίσης, υπολογίζεται ότι το 20-25% των Διαβητικών Τύπου 2 δεν έχει διαγνωστεί.
Στην πραγματικότητα, τα άτομα αυτά πάσχουν από Λανθάνοντα Αυτοάνοσο Διαβήτη σε Ενήλικες (LADA).
Αυτοί οι διαβητικοί συνήθως δεν είναι υπέρβαροι και μπορούν να ζήσουν μια υγιή ζωή, αλλά εξακολουθούν να παραμένουν θεραπευτικά στην ινσουλίνη, ως αποτέλεσμα της παγκρεατικής δυσλειτουργίας.
Η Αντίσταση στην Ινσουλίνη και ο Σακχαρώδης Διαβήτης επηρεάζουν όλες σχεδόν τις πτυχές της φυσιολογίας.
Όταν η γλυκόζη στο αίμα είναι πολύ υψηλή, τα σάκχαρα δημιουργούν γλυκοζυλιωμενες πρωτεΐνες, με αποτέλεσμα να παράγονται τα τελικά προϊόντα προχωρημένης γλυκοζυλίωσης (AGES) ή αλλιώς γλυκοτοξίνες.
Όταν λέμε ότι κάτι «οξειδώνεται», σκεφτείτε τη σκουριά σε ένα αυτοκίνητο. Τα AGES, σε συνδυασμό με υψηλά επίπεδα ινσουλίνης, είναι Φλεγμονώδη.
Προκαλούν καταστροφή σε ιστούς, όπως στους αμφιβληστροειδείς χιτώνες των ματιών, στα νεύρα, στα νεφρά και στα αιμοφόρα αγγεία, καθώς και σε όλες τις πρωτεΐνες του σώματος, με αποτέλεσμα τη δημιουργία «σιωπηλών φλεγμονών».
Οι «σιωπηλές φλεγμονές» αποτελούν το κυριότερο αίτιο όλων των Νόσων και της Πρόωρης Γήρανσης.
Τι είναι ο Σακχαρώδης Διαβήτης
Είναι μία χρόνια πάθηση, η οποία χαρακτηρίζεται από αυτοδιαταραχή του μεταβολισμού των υδατανθράκων, των λιπών και των πρωτεϊνών. Η κύρια και κοινή διαταραχή σε όλες τις μορφές διαβήτη είναι η υπεργλυκαιμία, δηλαδή οι αυξημένες τιμές σακχάρου στο αίμα.
Η κατάσταση της Υπεργλυκαιμίας επέρχεται, γιατί η κυκλοφορούσα στο αίμα γλυκόζη (σάκχαρο) δεν μπορεί να μπει μέσα στα κύτταρα μας και να χρησιμοποιηθεί.
Για να γίνει αυτό, χρειάζεται η Ινσουλίνη. Η Ινσουλίνη είναι μια ορμόνη που παράγεται από συγκεκριμένα κύτταρα του παγκρέατος, τα Β-κύτταρα. Οι ομάδες τους βρίσκονται σε ειδική μοίρα του παγκρέατος και ονομάζονται νησίδια του Langerhans.
Η Ινσουλίνη είναι το «μεταφορικό μέσο» και το «κλειδί», για να μεταφέρει, αλλά και να βάλει, μέσα στα κύτταρα, τη γλυκόζη που κυκλοφορεί στο αίμα.
Σακχαρώδης Διαβήτης λοιπόν εμφανίζεται :
- Είτε γιατί τα Β-κύτταρα του παγκρέατος δεν παράγουν (εκκρίνουν) επαρκή ποσότητα Ινσουλίνης
- Είτε γιατί το σώμα μας δεν μπορεί να χρησιμοποιήσει αποτελεσματικά την παραγόμενη ινσουλίνη του (Ινσουλινοαντίσταση )
- Είτε γιατί συμβαίνουν και τα δύο μαζί.
Η γλυκόζη (σάκχαρο), κυκλοφορεί και αυξάνεται συνεχώς στο αίμα, ενώ παράλληλα τα κύτταρα, δε λαμβάνουν την απαραίτητη ενέργεια για την εκτέλεση των λειτουργιών τους.
Σακχαρώδης Διαβήτης – Τύποι
Υπάρχουν τρεις βασικοί τύποι Σακχαρώδους Διαβήτη:
Σακχαρώδης Διαβήτης τύπου 1
Λέγεται και Ινσουλινοεξαρτώμενος Σακχαρώδης Διαβήτης ή Νεανικός Σακχαρώδης Διαβήτης ή J.O.D. (Juvenile Onset Diabetes).
Στην περίπτωση αυτή, έχουμε καταστροφή των Β-κυττάρων του παγκρέατος. Το αποτέλεσμα είναι να μην παράγεται καθόλου ινσουλίνη (ολική έλλειψη) ή να έχουμε ελάχιστη έκκριση της. Το πάγκρεας είναι κατεστραμμένο είτε λόγω Αυτοανοσίας, είτε λόγω κάποιου ιού. Πρόκειται για Χρόνιο Νόσημα.
Ο Σακχαρώδης Διαβήτης τύπου 1 αποτελεί την κυριότερη μορφή διαβήτη στα παιδιά, μπορεί ωστόσο να προσβάλλει και ενήλικες. Η νόσος παραμένει δια βίου.
Σακχαρώδης Διαβήτης τύπου 2
Λέγεται και Μη Ινσουλινοεξαρτώμενος Σακχαρώδης Διαβήτης.
Στον τύπο αυτό, είτε δεν παράγεται αρκετή ινσουλίνη από τα Β-κύτταρα του παγκρέατος , είτε αυτή που παράγεται δεν ανταποκρίνεται επαρκώς στο σκοπό της, λόγω αντίστασης οργάνων και ιστών του σώματος μας σε αυτήν (Ινσουλινοαντίσταση).
Η κυκλοφορούσα στο αίμα γλυκόζη (σάκχαρο) αυξάνεται, αφού δεν εισέρχεται επαρκώς στα κύτταρα.
Ο Σακχαρώδης Διαβήτης τύπου 2 ευθύνεται για το 90% περίπου όλων των περιπτώσεων Διαβήτη.
Πρόκειται επίσης για Χρόνιο Νόσημα. Ενοχοποιούνται συνδυαστικά, γενετικοί παράγοντες αλλά κυρίως επίκτητοι, εξωγενείς. Τέτοιοι είναι η διατροφή, ο τρόπος ζωής, η έλλειψη σωστού ύπνου, η τοξίκωση(τοξικό φορτίο) και πολλαπλές ανεπάρκειες μικροθρεπτικών συστατικών.
Σακχαρώδης Διαβήτης της Κύησης
Ο συγκεκριμένος τύπος Διαβήτη εμφανίζεται κάποιες φορές (3-5%) κατά τη διάρκεια της εγκυμοσύνης. Επηρεάζει γυναίκες, οι οποίες ποτέ πριν την κύηση τους δεν είχαν Σακχαρώδη Διαβήτη και μοιάζει στα χαρακτηριστικά με το Σακχαρώδη Διαβήτη τύπου 2.
Εμφανίζεται τη χρονική αυτή περίοδο, λόγω των τεράστιων αλλαγών στο μεταβολισμό, καθώς και εξαιτίας των ορμονών της εγκύου γυναίκας. Ο μηχανισμός έκκρισης κανονικών επιπέδων Ινσουλίνης από τα Β-κύτταρα του παγκρέατος «μπλοκάρεται» από την έντονη δράση των ορμονών του πλακούντα. Για να αντιρροπήσει ο οργανισμός την κατάσταση έλλειψης Ινσουλίνης, διεγείρει τα Β-κύτταρα του παγκρέατος, ούτως ώστε να παράξουν έως και διπλάσια ποσά Ινσουλίνης.
Κάποιες φορές, ωστόσο, δεν επιτυγχάνεται αυτό, με αποτέλεσμα την εμφάνιση Σακχαρώδους Διαβήτη.
Ο Σακχαρώδης Διαβήτης της Κύησης εκδηλώνεται κυρίως σε παχύσαρκες γυναίκες κατά την έναρξη της εγκυμοσύνης τους, σε περιπτώσεις όπου υπάρχει κληρονομικό ιστορικό στην οικογένεια τους, καθώς και σε γυναίκες ηλικίας άνω των 35 ετών.
Ο Σακχαρώδης Διαβήτης της Κύησης είναι αναστρέψιμο νόσημα. Συνήθως, υποχωρεί μετά τον τοκετό. Ωστόσο, είναι εξαιρετικά επικίνδυνος καθ’όλη τη διάρκεια της κύησης. Δημιουργεί σοβαρές περιγεννητικές επιπλοκές (προεκλαμψία, εκλαμψία κύησης, υπέρταση) και απειλεί μέχρι και τη ζωή μητέρας και εμβρύου. Νεογνά μητέρων παχύσαρκων στην κύηση ή που ανέπτυξαν Σακχαρώδη Διαβήτη Κύησης διατρέχουν αυξημένο κίνδυνο στη μετέπειτα ζωή τους να παρουσιάσουν Παχυσαρκία, Διαταραχή Ανοχής Γλυκόζης (IGT – Impaired Glucose Tolerance) και Σακχαρώδη Διαβήτη (30-40%).
Σακχαρώδης Διαβήτης – Εκδηλώσεις και Συμπτώματα

Ο Σακχαρώδης Διαβήτης είναι μία ύπουλη νόσος. Συχνά δεν εμφανίζει κανένα σύμπτωμα. Οι ασθενείς, ακόμη και για χρόνια, δεν γνωρίζουν ότι πάσχουν.
Ο Σακχαρώδης Διαβήτης τύπου 1 έχει συνήθως αιφνίδια, κεραυνοβόλο έναρξη, με κύριο σύμπτωμα την εμφάνιση μίας επικίνδυνης κατάστασης, η οποία ονομάζεται Διαβητική Κετοξέωση (DKA). Είναι δυνητικά απειλητική για τη ζωή και εισβάλλει απότομα με ναυτία και έμετο, κοιλιακά άλγη, ταχύπνοια, έξαψη, υπεργλυκαιμία (γλυκόζη αίματος άνω των 240 mg/dL), πολυουρία και απώλεια συνείδησης (λιποθυμικό επεισόδιο).
Ο Σακχαρώδης Διαβήτης τύπου 2, που είναι και ο συνηθέστερος, εκδηλώνεται συνήθως με τα ακόλουθα συμπτώματα:
Πολυδιψία (έντονη δίψα), Πολυουρία και συχνοουρία ιδιαίτερα το βράδυ (νυκτουρία),Πολυφαγία και έντονο αίσθημα πείνας, Απώλεια βάρους ωστόσο, λόγω αδυναμίας πρόσληψης γλυκόζης από τα κύτταρα, Προβλήματα στην όραση, όπως θολερότητα, Κνησμό (αίσθημα φαγούρας στο σώμα), Έντονη κόπωση, μόνιμα, Υποτροπιάζουσες μυκητιασικές Κολπίτιδες στις γυναίκες και λοιπές λοιμώξεις των γεννητικών οργάνων, Καθυστερημένη επούλωση πληγών και μικροτραυματισμών, Συχνές Φλεγμονές και Λοιμώξεις, Ξηρό και ψυχρό Δέρμα, Ξηροί βλεννογόνοι, Περιφερική Νευροπάθεια.
Προ-διαβήτης (προ-σάκχαρο)
Πριν εμφανιστεί ο Σακχαρώδης Διαβήτης τύπου 2 , υφίσταται μία κατάσταση που ονομάζεται Προ-διαβήτης (προ-σάκχαρο). Αυτή η κατάσταση ενδέχεται να προϋπάρχει για χρόνια.
Κατά αυτή τη φάση, τα επίπεδα γλυκόζης μπορεί να ξεπερνούν τα φυσιολογικά όρια, δίχως ωστόσο να είναι ταυτοχρόνως τόσο υψηλά, ώστε να βοηθούν στη διάγνωση της νόσου.
Συγκεκριμένα, η τιμή της γλυκόζης (σακχάρου) νηστείας (IFG – Impaired Fasting Glucose) είναι από 100- 125 mg/dl, ενώ, όταν το σάκχαρο μετά το γεύμα ή στην Καμπύλη Σακχάρου (OGTT – Oral Glucose Tolerance Test) είναι από 140-199 mg/dl, τότε ο ασθενής έχει Προδιαβήτη (Προσάκχαρο).
Επίσης, οι ασθενείς με Προδιαβήτη (Προσάκχαρο) έχουν αναπτύξει Αντίσταση στην Ινσουλίνη.
Όσο νωρίτερα και έγκαιρα εντοπίζουμε την κατάσταση του Προδιαβήτη, τόσο αυξάνουμε τις πιθανότητες, με τη σωστή αντιμετώπιση, να μην εμφανίσει Σακχαρώδη Διαβήτη τύπου 2 ο ασθενής.
Σακχαρώδης Διαβήτης τύπου 2 – Αίτια πρόκλησης
Ο Σακχαρώδης Διαβήτης είναι ένα Μεταβολικό Νόσημα. Ταυτόχρονα, γίνεται και Χρόνιο Νόσημα, στους περισσότερους ασθενείς διεθνώς.
Δεν υπάρχει οριστική θεραπεία και κατά τη διάρκεια της νόσου προκύπτουν πολλά συνοδά νοσήματα, που ταλαιπωρούν τους ασθενείς.
Τα αίτια πρόκλησης του, σύμφωνα με τη βιβλιογραφία, είναι πολλαπλά.
Εστιάζονται κυρίως στον τρόπο ζωής, στη διατροφή και στον παράγοντα της κληρονομικότητας. Ωστόσο, υπάρχουν πολλές μελέτες και έρευνες των οποίων τα δεδομένα έρχονται σε αντιφάσεις ή δεν αλληλοϋποστηρίζονται.
Σακχαρώδης Διαβήτης τύπου 2 και Κληρονομικότητα
Στην περίπτωση της Κληρονομικότητας, πρέπει να κατανοήσουμε, ότι ενοχοποιούνται πολλά γονίδια. Περισσότερα από 36 διαφορετικά γονίδια, συμβάλλουν στην αυξημένη πιθανότητα εμφάνισης της νόσου, στα άτομα που τα φέρουν. Συνήθως εμπλέκονται σε δυσλειτουργίες των Β-κυττάρων του παγκρέατος.
Ωστόσο, τα γονίδια αυξάνουν μόνο την προδιάθεση και δεν κληροδοτούν την ίδια τη νόσο. Το ποσοστό επιπλέον που αφορά στο οικογενειακό ιστορικό Διαβήτη σε πάσχοντες είναι μόνο 40%. Το σύνολο δε όλων των γονιδίων που εμπλέκονται στη νόσο αποτελεί μόνο το 10% των κληρονομικών παραγόντων του Διαβήτη.
Σακχαρώδης Διαβήτης τύπου 2 και Παχυσαρκία
Στην περίπτωση της Παχυσαρκίας, ενοχοποιείται το συσσωρευμένο λίπος. Το λίπος, όπου κι αν βρίσκεται (υποδόριο, σπλαχνικό, οργανικό), εμφανίζει αντίσταση στην Ινσουλίνη.
Η Αντίσταση αυτή σημαίνει ότι τα κύτταρα ιστών δεν μπορούν να χρησιμοποιήσουν αποτελεσματικά τη φυσιολογικών αρχικά επιπέδων Ινσουλίνη. Οι πρώτοι ιστοί που παρουσιάζουν αντίσταση στην Ινσουλίνη είναι το Ήπαρ, οι Μύες και ο Λιπώδης Ιστός.
Ο οργανισμός, για να ανταπεξέλθει στην επείγουσα αυτή κατάσταση, διεγείρει το πάγκρεας και τα Β-κύτταρα εκκρίνουν συνεχώς παραπάνω Ινσουλίνη.
Η δράση της Ινσουλίνης στο Ήπαρ έγκειται στην αναστολή της απελευθέρωσης γλυκόζης από αυτό στο αίμα. Λόγω όμως της Αντίστασης στην Ινσουλίνη που έχει αναπτύξει το Ήπαρ, δεν «ακούει». Συνεχώς, ελευθερώνει νέα γλυκόζη στο αίμα. Ως επακόλουθο, αυξάνεται σταθερά η κυκλοφορούσα Γλυκόζη (σάκχαρο), αφενός λόγω της συνεχούς απελευθέρωσης νέας γλυκόζης από το ήπαρ και αφετέρου, εξαιτίας της αδυναμίας των κυττάρων να την μεταβολίσει, ως αποτέλεσμα της ινσουλινοαντίστασης.
Ο Μεταβολισμός έχει εκτραπεί. Έχει εντελώς αποδιοργανωθεί.
Ο Μεταβολισμός, έχει εκτραπεί. Έχει εντελώς αποδιοργανωθεί.
Σακχαρώδης Διαβήτης τύπου 2 τιμές και Παθοφυσιολογία
Στην προσπάθεια του το πάγκρεας να αντεπεξέλθει σε αυτές τις ακραίες, στρεσογόνες συνθήκες, αρχίζει να φθείρεται. Η μόνιμη αρχικά Υπερλειτουργία του, για παραγωγή ινσουλίνης, το οδηγεί στην κόπωση και την υπολειτουργία. Έτσι τελικά, παρουσιάζει ανεπάρκεια παραγωγής ινσουλίνης, με αποτέλεσμα η γλυκόζη (σάκχαρο) στο αίμα να αυξάνεται σταδιακά.

Σακχαρώδης Διαβήτης τύπου 2 και Συσχετισμοί
Ξέρουμε ότι η Παχυσαρκία, είναι ένα επίσης Μεταβολικό Νόσημα. Προκαλείται από λήψη μεγάλης ποσότητας τροφής πλούσιας σε θερμίδες και όχι σε θρεπτικά συστατικά.
Επίσης, οι κακώς επεξεργασμένοι υδατάνθρακες οι οποίοι έχουν τα χαρακτηριστικά αυτά, αποθηκεύονται στο σώμα με τη μορφή λίπους.
Η συνολική απορρύθμιση του οργανισμού προκύπτει, όταν το σώμα μας εκτρέπεται από το φυσιολογικό. Η προαναφερθείσα διατροφή, η έλλειψη φυτικών ινών, τα μεγάλα (ένα με δύο) και όχι συχνά (πέντε με επτά) γεύματα, τα αμυλώδη σνακ, η έλλειψη άσκησης, το stress, καθώς και το κάπνισμα δημιουργούν στο σώμα συνθήκες, οι οποίες, στην προσπάθεια του να αντιρροπήσει, το οδηγούν στην έκκριση όλο και περισσότερων ποσοτήτων ορμονών.
Στην περίπτωση του Σακχαρώδους Διαβήτη, εκκρίνεται Ινσουλίνη. Η ανισορροπία όμως σε μία ορμόνη στο ανθρώπινο σύστημα, επιφέρει ανισορροπία σε ολόκληρο το Ορμονικό Σύστημα.
Σακχαρώδης Διαβήτης και Μεταβολικά Νοσήματα

Γίνεται πλέον εύκολα κατανοητό ότι όλα τα Μεταβολικά Νοσήματα είναι άρρηκτα συνδεδεμένα μεταξύ τους. Ανακυκλώνονται ή εκδηλώνονται σε ίδιους ή διαφορετικούς χρόνους, έχοντας τις παρόμοιες κύριες αιτίες.
Χαρακτηριστικό επίσης παράδειγμα αποτελεί το Σύνδρομο των Πολυκυστικών Ωοθηκών (P.C.O. Syndrome), σαν ένα ακόμα αίτιο που πυροδοτεί το Σακχαρώδη Διαβήτη. Το 40% τουλάχιστον των γυναικών που πάσχει από το Σύνδρομο εμφανίζει Σακχαρώδη Διαβήτη, πριν από την ηλικία των 40 ετών.
Εδώ τίθεται λοιπόν το φιλοσοφικό κοινό ερώτημα: «Γέννησε η κότα το αυγό ή το αυγό την κότα;», εφόσον Σύνδρομα πυροδοτούν Χρόνια Νοσήματα. Χρόνια Νοσήματα προκαλούν άλλα Χρόνια Νοσήματα και Σύνδρομα. Ο φαύλος κύκλος καλά κρατεί.
Η απτή τεκμηρίωση της παταγώδους αποτυχίας στην αντιμετώπιση όλων των Χρόνιων Νοσημάτων, συμπεριλαμβανομένου του Σακχαρώδους Διαβήτη, είναι ότι οι ασθενείς υποβάλλονται σε εξαντλητικές δίαιτες, άσκηση και φαρμακευτικές αγωγές δια βίου, χωρίς ποτέ να γίνονται καλά. Ποτέ δεν είναι και δεν αισθάνονται υγιείς.
Αναλυτικά οι 8 πτυχές της υγείας σας, που επηρεάζονται από την ινσουλίνη:
- Η Ινσουλίνη δίνει την εντολή στο ήπαρ να παράγει περισσότερη Χοληστερόλη (Χοληστερίνη). Η χοληστερόλη αποτελεί την πρόδρομη ένωση για πολλές από τις ορμόνες μας, συμπεριλαμβανομένης και της κορτιζόλης. Το σώμα παράγει περισσότερη Χοληστερόλη, σε απάντηση στις απαιτήσεις που υπάρχουν για αυτό. Αυτή είναι μία ιδιαίτερα ευφυής απάντηση στο περιβάλλον και τον τρόπο ζωής σας, όχι ένα λάθος. Το σώμα δεν κάνει ποτέ λάθη.
- Η Ινσουλίνη αυξάνει την Αρτηριακή Πίεση, επιτείνοντας την κατακράτηση νατρίου. Πολλοί διαβητικοί έχουν επίσης υψηλή πίεση του αίματος (Αρτηριακή Υπέρταση), ως αποτέλεσμα των ζητημάτων ινσουλίνης.
- Η Ινσουλίνη διατηρεί το ήπαρ ικανό, ώστε να αποτοξινώσει σωστά. Το ήπαρ είναι σαν το φίλτρο λαδιού του σώματος μας. Παίρνει τα σκουπίδια και τη λάσπη από το αίμα, αλλά δεν μπορεί να κάνει τόσο καλή δουλειά, όταν η ινσουλίνη και το σάκχαρο στο αίμα είναι συνεχώς αυξημένα.
- Η Ινσουλίνη προάγει τη Φλεγμονή, το ίδιο το πράγμα που οδηγεί σε Αντίσταση στην Ινσουλίνη. Η Φλεγμονή προκαλεί πόνο στις αρθρώσεις, καρδιαγγειακά νοσήματα, κατακράτηση υγρών και αύξηση του σωματικού βάρους, για να αναφέρουμε μερικές. Αυτές οι ασθένειες συχνά εμφανίζονται σε ασθενείς με Σακχαρώδη Διαβήτη.
- Τα υψηλά επίπεδα Ινσουλίνης στις γυναίκες, τις αναγκάζουν να παράγουν περισσότερη Τεστοστερόνη. Τα συμπτώματα περιλαμβάνουν Σύνδρομο Πολυκυστικών Ωοθηκών (P.C.O.) με αραίωση των μαλλιών και ανεπιθύμητη τριχοφυΐα. Η Ινσουλίνη μπορεί επίσης να επηρεάσει την κατανομή του βάρους, που προκαλεί αύξηση του σωματικού βάρους στο μεσαίο τμήμα του σώματος.
- Οι άνδρες επίσης, λόγω της Ινσουλίνης, παράγουν υψηλότερα επίπεδα Οιστρογόνων. Αυτό μπορεί να συμβάλλει σε θέματα διόγκωσης του μαστού (γυναικομαστία), καθώς και του προστάτη στους άνδρες. Παράλληλα, επέρχεται η στυτική δυσλειτουργία και η μείωση της libido (σεξουαλικής διάθεσης).
- Τα αυξημένα επίπεδα Ινσουλίνης, επίσης, σχετίζονται άμεσα με υψηλότερο κίνδυνο για καρκίνο παχέος εντέρου και καρκίνο του μαστού. Η ινσουλίνη προάγει την κυτταρική διαίρεση και επομένως επιταχύνει τη διαίρεση των καρκινικών κυττάρων. Ο καρκίνος είναι πιο συχνός σε ασθενείς με Σακχαρώδη Διαβήτη.
- Τα υψηλά επίπεδα Ινσουλίνης προάγουν την αύξηση βάρους, επειδή είναι μια ορμόνη αποθήκευσης λίπους. Όταν η ινσουλίνη δεν μπορεί πλέον να οδηγήσει το σάκχαρο στα κύτταρα για να παράξουν ενέργεια, η επόμενη δουλειά της είναι, να αποθηκεύσει το σάκχαρο και το λίπος, για χρήση σε μεταγενέστερο χρόνο. Αυτό όμως, δε συμβαίνει ποτέ!
Γίνεται σαφές το ποσό της καταστροφής που μπορεί να προκληθεί από μία και μόνο ορμόνη. Η ανισορροπία όμως σε μία ορμόνη στο ανθρώπινο σύστημα, επιφέρει ανισορροπία σε ολόκληρο το Ορμονικό Σύστημα.
Όλες αυτές οι διαταραχές, οδηγούν σε Παχυσαρκία, Καρδιαγγειακά Νοσήματα, Υπέρταση, Πρόωρη Γήρανση, Μεταβολικό Σύνδρομο, Κατάθλιψη και Καρκίνο.
References:
- Leasher JL, Bourne RR, Flaxman SR, et al. Global estimates on the number of people blind or visually impaired by diabetic retinopathy: a meta-analysis from 1990 to 2010. Diabetes Care. 2016;39(9):1643-1649.
- Rodríguez-Gutiérrez R, Montori VM. Glycemic control for patients with type 2 diabetes mellitus: our evolving faith in the face of evidence. Circ Cardiovasc Qual Outcomes. 2016;9(5):504-512.
- Forouhi NG, Misra A, Mohan V, Taylor R, Yancy W. Dietary and nutritional approaches for prevention and management of type 2 diabetes. BMJ. 2018;361:k2234.
- Boulin M, Diaby V, Tannenbaum C. Preventing unnecessary costs of drug-induced hypoglycemia in older adults with type 2 diabetes in the United States and Canada. PLoS One. 2016;11(9):e0162951.
- Abdelhafiz AH, McNicholas E, Sinclair AJ. Hypoglycemia, frailty and dementia in older people with diabetes: reciprocal relations and clinical implications. J Diabetes Complications. 2016;30(8):
1548-1554. - Sala-Vila A, Díaz-López A, Valls-Pedret C, et al. Dietary marine omega-3 fatty acids and incident sight-threatening retinopathy in middle-aged and older individuals with type 2 diabetes: prospective investigation from the PREDIMED trial. JAMA Ophthalmol. 2016;134(10):1142-
1149. - Taheri S, Zaghloul H, Chagoury O, et al. Effect of intensive lifestyle intervention on bodyweight and glycaemia in early type 2 diabetes (DIADEM-I): an open-label, parallel group, randomized controlled trial. Lancet Diabetes Endocrinol. 2020;8(6):477-498.
- Johansen MY, MacDonald CS, Hansen KB, et al. Effect of an intensive lifestyle intervention on glycemic control in patients with type 2 diabetes: a randomized clinical trial. 2017;318(7):637-646.
- Sbroma Tomaro E, Pippi R, Reginato E, et al. Intensive lifestyle intervention is particularly advantageous in poorly controlled type 2 diabetes. Nutr Metab Cardiovasc Dis. 2017;27(8):688-694.
- Markesbery, W. Damage to Lipids, Proteins, DNA, and RNA in Mild Cognitive Impairment. Arch Neurol. 64(7):954-956; July, 2007.
Mecocci, P., et al. Arch Neurol 59:794-798; May, 2002. - Geroldi, C., et al. Insulin Resistance and Cognitive Impairment, The InCHIANTI Study. Arch Neurol 62; July, 2005:, 1067-72.
- Ohara; T., et al. Glucose tolerance status and risk of dementia in the community, The Hisayama Study. Neurology September 20, 2011 vol. 77 no. 12 1126-1134.
- Ott, A., et al. Diabetes mellitus and the risk of dementia, The Rotterdam Study. Neurology 53:1937-42, December, 1999.
- K. Yaffe. MD, et al. Advanced glycation and product level, diabetes, and accelerated cognitive aging. Neurology October 4, 2011 77:1351-56.
- Enzinger, C., et al. Annual brain volume change. Neurology 64:1704-11; May 24, 2005.
- Wild RA. Obesity, lipids, cardiovascular risk and androgen excess. Am J Med 1995;98:27S-32S.
- Singh A, et al. Effect of insulin-like growth factor-type I (IFG-1) and insulin on the sectretion of sex-hormone binding globulin and IGF binding protein (IBP-1) by human hepatoma cells. J Endocrinol 1990;124:R1-3.
- Zakrzewska KE, et al. Glucocorticoids as counterregulatory hormones of leptin: toward an understanding of leptin resistance. Diabetes 1997;46:717-719.
- Zakrzewska, et al. Induction of obesity and hyperleptinemia by central glucocorticoid infusion in the rat. Diabetes 1999;48:365-370.
Bermeis K, Vosmeer S, Kelly U. Effects of glucocorticoids and of growtu hormone on serum leptin concentratons in man. Eur J Endocrinol 1996;663-665. - Weiderpass E, et al. Diabetes mellitus and risk of large bowel cancer. J Natl Cancer Inst 1997;89:660-661.
- Corpet D, et al. Insulin injections promote the growth of aberrant crypt foci in the colon of rats. Nutr Cancer 1997;27:316-320.
- Storlien LH, et al. Fatty acids, triglycerides and syndromes of insulin resistance. Prostaglandin Leukot Essent Fatty Acids 1997;57(4-5):379385.
- 23.Brenner R. Nutrition and hormonal factors influencing desaturation of essential fatty acids. Prog Lipid Res 1982;20;41-48.
- Tuomi T, Groop LC, Zimmet PZ, Rowley MJ, Knowles W, Mackay IR. Antibodies to glutamic acid decarboxylase reveal latent autoimmune diabetes mellitus in adults with a non-insulin-dependent onset of disease. Diabetes 1993 Feb;42(2);359-362.
- Matejkova-Behanova M. Latent autoimmune diabetes in adults (LADA) and autoimmune thyroiditis. Endocr Regul. 2001 Sep;35(3):167-172.
Unnikrishnan AG, Singh SK, Sanjeevi CB. Prevalence of GAD65 antibodies in leansubjects with type 2 diabetes. Ann N Y Acad Sci. 2004 Dec;1037:118-121. - Appel SJ, Wadas TM, Rosenthal RS, Ovalle F. Latent autoimmune diabetes of adulthood (LADA): an often misdiagnosed type of diabetes mellitus. J Am Acad Nurse Pract. 2009 Mar;21(3)156-159.
- Nambam B, Aggarwal S, Jain A. Latent autoimmune diabetes in adults: A distinct but heterogeneous clinical entity. World J Diabetes. 2010 Sep 15;1(4)111-115.
- Zhou J, Ma XJ, BaoYQ, Pan XP, Lu W, Hu C, Xiang KS, Jia Wp. [Study on prevalence of latent autoimmune diabetes in adults and its relationship with metabolic syndrome]. Zhonghua Yi Xue Za Zhi. 2009 May 12;89(18):1250-4.
- Zhonghua, Yi Xue Za Zhi. 2009 May 12;89(18):1250-1254.
- Brooks-Worrell B, Palmer JP. Immunology in the Clinic Review Series; focus on metabolic diseases: development of islet autoimmune disease in type 2 diabetes patients: potential sequelae of chronic inflammation. Clin Exp Immunol. 2012 Jan;167(1):40-6.
- .Li X, Zhou ZG, Yang L, Huang G, Yan X. [Metabolic syndrome and latent autoimmune diabetes in adults]. Zhongguo Yi Xue Yuan Xue Bao. 2003 Dec;25(6)676-9.
- .Schernthaner G, Hink S, Kopp HP, Muzyka B, Streit G, Krosis A. Progress in the characterization of slowly progressive autoimmune diabetes in adult patients (LADA or type 1.5 diabetes). Exp Clin Endocrinol Diabetes. 2001;109 Suppl 2:S94-108.